Une maladie neurologique
Cet article a pour humble ambition de donner des éléments de compréhension de la migraine à destination des patients et des proches, en se basant sur des sources très récentes. Nous ne prétendons pas à l’exhaustivité, la migraine est tellement complexe et de nombreux éléments restent à découvrir ou à confirmer.
Lecteurs, si vous souhaitez aller plus loin, vous trouverez toutes les références à la fin de l’article et en lien hypertexte.
Nous tenons particulièrement à remercier le Dr Cédric Gollion pour sa relecture attentive de cet article.

⚠ Les informations fournies sur ce site ne remplacent en aucun cas celles des neurologues spécialisés. Elles sont destinées à améliorer et non à remplacer la relation directe entre le patient et le professionnel de santé.
Définition
La migraine est une maladie neurologique. Les maladies neurologiques se définissent par un dysfonctionnement du système nerveux central ou périphérique.
La migraine appartient à la classe des céphalées* primaires, c’est-à-dire aux céphalées sans lien avec une autre pathologie, telle qu’une lésion cérébrale, une anomalie de pression, une lésion des artères ou des veines du cerveau, une infection, un traumatisme identifiable, etc.
Le diagnostic de migraine repose sur des critères précis permettant de la distinguer parmi plus de 200 types de céphalées.
Prévalence*
La migraine est une maladie très fréquente, qui touche :
- 1 personne sur 6, soit 15 % de la population.
- 3 femmes pour 1 homme.
- 1 enfant sur 10.
👉🏽 En France, environ 10 millions de personnes sont touchées avec des niveaux de gravité variables. La migraine chronique concerne 2 % de la population. Dans la migraine chronique, les patients souffrent de plus de 15 jours de céphalées par mois, dont au moins 8 jours de migraines.
Handicap
La migraine est responsable d’un handicap majeur. Une première approche dans l’évaluation de la sévérité de la migraine est de la classer selon la fréquence des crises. On distingue :
- La migraine épisodique : 1 à 7 jours de maux de tête par mois.
- La migraine épisodique à haute fréquence : de 8 à 14 jours de maux de tête par mois.
- La migraine chronique : au-delà de 15 jours de maux de tête par mois dont au moins 8 jours de migraines.
🔎 La durée des crises et leur intensité sont aussi des facteurs importants. Ainsi, 8 jours de crises de migraine qui durent moins de deux heures n’ont pas le même impact qu’un même nombre de jours avec des crises durant plus de huit heures.
Pour mieux apprécier l’impact de la migraine au-delà du seul décompte du nombre de jours de migraine, plusieurs échelles existent. Les plus connues sont le MIDAS et le HIT-6 qui sont les plus fréquemment utilisées. L’échelle HAD est dédiée au dépistage des troubles anxieux et dépressifs éventuellement associés.
👉🏽 La migraine est reconnue par l’OMS comme la seconde maladie neurologique la plus invalidante au monde, la première pour les enfants et les adolescents.
Malheureusement, les préjugés ont la vie dure et elle demeure l’une des pathologies les plus stigmatisées. Elle arrive à la 18ème place des maladies stigmatisées, devant les maladies psychiatriques et la moitié des maladies sexuellement transmissibles.
Critères diagnostiques
- Migraine sans aura
- Au moins cinq crises répondant aux critères B et D.
- Crises de céphalées durant 4 à 72 heures (non traitées ou traitées sans succès).
- Le mal de tête présente au moins deux des quatre caractéristiques suivantes :
- Localisation unilatérale (la moitié du crâne)
- De type pulsatile
- Intensité de la douleur modérée ou sévère
- Aggravation par l’activité physique de routine ou provoquant son évitement (par exemple, marcher ou monter des escaliers)
- Pendant le mal de tête, au moins l’un des symptômes suivants :
- Nausées et/ou vomissements
- Photophobie (gêne à la lumière) et/ou phonophobie
- Pas mieux expliqué par un autre diagnostic ICHD-3 (3e édition de la Classification Internationale des Céphalées – The International Classification of Headache Disorders).
- Migraine avec aura*
La migraine avec aura se définit par des symptômes neurologiques transitoires qui précèdent ou accompagnent le mal de tête. Ces symptômes sont le plus souvent visuels. Ils peuvent par exemple consister en des taches lumineuses ou des zigzag colorés, qui grandissent progressivement sur le champ visuel. Ces auras peuvent durer entre cinq minutes et une heure. Elles disparaissent en laissant place à une céphalée, au maximum dans l’heure qui suit la fin de l’aura. Les auras peuvent aussi comporter des troubles de la sensibilité à type de fourmillements ou de picotements autour de la bouche ou dans les doigts, ou des difficultés de langage. Certains patients n’ont pas de céphalée après l’aura ou décrivent une céphalée qui ne correspond pas aux critères typiques de la migraine sans aura.
Les critères internationaux sont :
- Au moins deux crises répondant aux critères B et C.
- Au moins un symptôme entièrement réversible d’aura :
1. Visuel
2. Sensitif
3. Parole et/ou langage
4. Moteur
5. Tronc cérébral
6. Rétinien - Au moins trois des six caractéristiques suivantes :
1. Au moins un symptôme d’aura se développe progressivement sur plus de 5 minutes.
2. Deux ou plusieurs symptômes d’aura surviennent successivement.
3. Chaque symptôme d’aura dure entre 5 et 60 minutes.
4. Au moins un symptôme d’aura est unilatéral.
5. Au moins un symptôme d’aura est positif.
6. L’aura est accompagnée, ou suivie dans les 60 minutes, d’une céphalée. - N’est pas mieux expliquée par un autre diagnostic de l’ICHD-3.
🚩 Seul un professionnel de santé peut établir le diagnostic de migraine en s’appuyant notamment sur vos antécédents médicaux, l’examen clinique et un questionnaire plus détaillé. Tout symptôme inhabituel impose une consultation.
Chronologie de la crise migraineuse
La crise migraineuse est souvent assimilée au mal de tête (céphalée). Or, elle n’en est qu’une des étapes. La crise migraineuse dans son ensemble peut durer jusqu’à une semaine. Les étapes sont : la phase de prodrome*, l’aura pour un tiers des patients, la céphalée, et enfin, la phase de postdrome*.
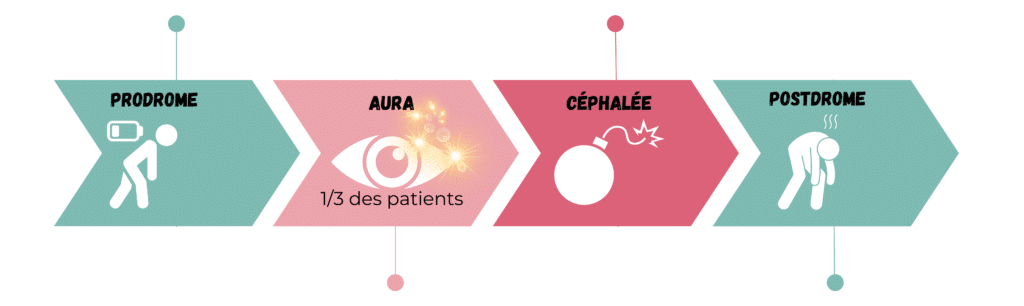
👉🏽 La céphalée est précédée d’une phase prémonitoire, aussi appelée phase des prodromes. Elle se caractérise par différents symptômes, de type fatigue, raideur cervicale, fringale, photophobie, bâillements, etc. avant que ne commence le mal de tête. Des examens réalisés dans le cadre de recherches permettent de constater des modifications dans l’activité du cerveau jusqu’à 72 heures avant la céphalée. Ils mettent en évidence l’activation cérébrale et en particulier de l’hypothalamus au début du prodrome. Les postdromes sont proches des prodromes et surviennent en miroir aux prodromes, après la phase de céphalée.
👉🏽 Il peut s’avérer difficile de différencier les prodromes et les déclencheurs*, comme en témoigne une méta-analyse* publiée en octobre 2024, qui explore la littérature pour déterminer leurs différences. Ainsi, pendant la phase prodromique, les patients peuvent ressentir des envies irrépressibles de salé, de sucré ou de gras. Ils en déduisent que ce sont des déclencheurs alors que c’est un symptôme du prodrome. De la même façon, certains symptômes du prodrome sont très proches de l’aura.
🔎 Une étude conduite au Canada, en France, aux USA, au Japon, en Allemagne et au Royaume-Uni, publiée en 2023, révèle que plus de 60 % des patients présentent des prodromes ou des postdromes. Environ la moitié des patients présentent à la fois des prodromes et des postdromes.
Ces chiffres sont peut-être sous-estimés car une étude conduite au Danemark révèle qu’une recherche systématique des symptômes par un questionnaire permet de trouver des prodromes chez 70 % des patients, et des postdromes chez 80 % des patients.
Exemples de prodromes :
- Fatigue, somnolence, bâillements.
- Sensation d’épuisement.
- Envie incontrôlable de manger gras, salé, sucré.
- Besoin d’uriner plus fréquemment.
- Problème de concentration, même pour une conversation.
- Émotivité : pleurs, colères inexpliquées.
Exemples de symptômes de l’aura (pour 30 % des patients) :
- Visuelle (90 % des patients) : vision floue, taches, éclairs, vision en tunnel, cécité.
- Sensitive (plus rarement) : fourmillements, picotements, sensations d’anesthésie.
- Verbale (plus rarement) : difficultés à trouver ses mots, mélanger les mots ou les syllabes, aphasie*.
- Motrice (exceptionnellement) : engourdissement ou paralysie des membres d’un côté du corps.
Exemples de postdromes :
- Sensation d’épuisement, fatigue.
- Courbatures.
- Difficultés à se concentrer.
- Émotivité, changement d’humeur, irritabilité.
- Faim, soif, photophobie.
Causes de la migraine
La cause de la migraine est imparfaitement élucidée. La migraine repose sur un terrain de susceptibilité génétique en rapport avec des variations génétiques, portées par plus de 180 gènes augmentant le risque de migraine. Ces derniers s’expriment dans les neurones et les vaisseaux sanguins. Il résulte de ce terrain de susceptibilité génétique une hyperexcitabilité neuronale qui explique l’aura, ainsi qu’une hypersensibilité du cerveau à la douleur, à la lumière, au bruit, etc.
Elle est également héréditaire car elle peut se transmettre de génération en génération ; mais la transmission n’est pas systématique. Tous les malades n’ont pas les 180 gènes, certains en ont un ou deux, d’autres beaucoup plus.
🔎 Une forme de migraine plus rare, la migraine hémiplégique familiale, est la résultante d’une mutation génétique monogénique*. À ce jour, 4 gènes sont formellement identifiés. Des analyses sont en cours pour confirmer l’implication d’autres gènes.
Par ailleurs, des recherches se poursuivent afin de déterminer s’il existe des variants génétiques spécifiques à la migraine chronique.
Enfin, des études portant sur la réponse aux triptans ont permis de déterminer que certains variants étaient associés à une meilleure réponse au traitement.
Physiopathologie de la migraine (mécanisme de la crise de migraine)
En quelques années, la compréhension de la migraine a évolué de façon spectaculaire. Les recherches ont permis de mettre en évidence des différences entre le cerveau du migraineux et celui du non migraineux. Cela a permis de développer la recherche sur les traitements.
Ainsi, au niveau biologique, le niveau de plusieurs neurotransmetteurs* est différent chez les migraineux : les taux de glutamate sont notamment plus élevés, et les taux de sérotonine plus bas.
Le glutamate est un excitateur neuronal, tandis que la sérotonine agit sur l’équilibre veille / sommeil, sur l’anxiété et sur le calibre des vaisseaux sanguins qui, en se dilatant, génèrent de la douleur.
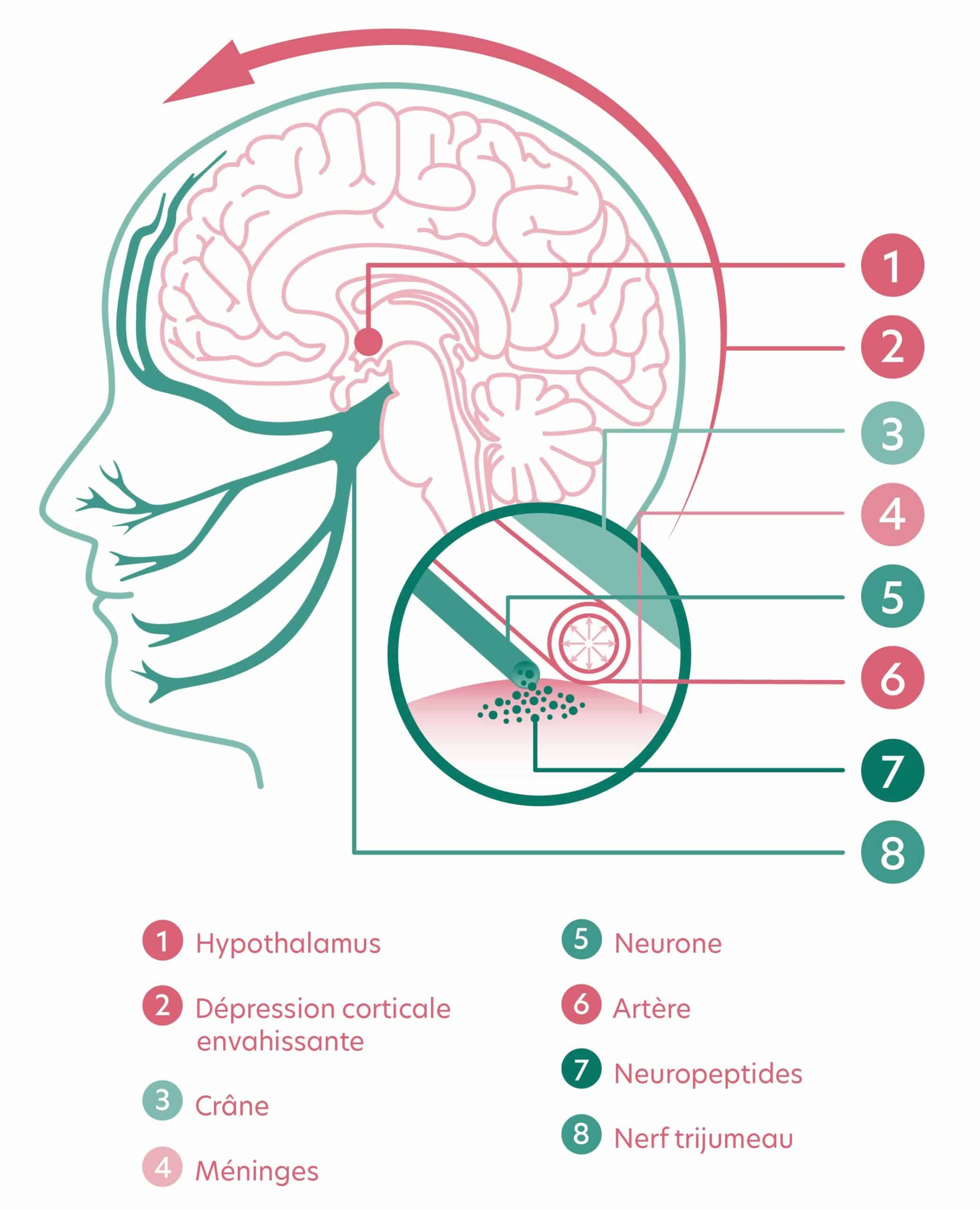
La découverte du rôle d’un neuropeptide*, le CGRP a permis de développer les premiers traitements de fond spécifiques à la migraine : les anti-CGRP. Son taux est augmenté pendant les crises de migraine, et également en dehors des crises chez les migraineux chroniques. C’est un puissant vasodilatateur impliqué dans le mécanisme de la douleur migraineuse.
🔎 Plus récemment, des études ont permis de mettre en évidence l’implication du PACAP*, un polypeptide qui est aussi un vasodilatateur. Des essais cliniques sont en cours pour le développement de traitements anti-PACAP.
Par ailleurs, des examens d’imagerie médicale ont permis de mettre en évidence des modifications dans l’activité du cerveau. L’hyperexcitabilité neuronale* expliquerait entre autres l’hypersensibilité sensorielle* présente chez les migraineux. L’imagerie a permis de confirmer l’hypothèse de la dépression corticale envahissante* comme mécanisme de l’aura dans la migraine avec aura, et comme activateur de l’hypothalamus dans la migraine sans aura.
De plus, des études assez anciennes font état d’un défaut d’habituation aux stimulations répétées. Par exemple, le cerveau du migraineux ne s’accoutume pas à un son répété, comme le passage d’un train.
Ce ne sont que les faits les plus connus, ayant fait l’objet du plus grand nombre de publications. Au-delà de ces constats, il reste beaucoup à découvrir et à comprendre. De nombreuses hypothèses restent controversées et doivent être confirmées.
Néanmoins, on connaît de mieux en mieux les mécanismes de la crise migraineuse.
👉🏽 L’implication d’un petit organe situé dans le cerveau, l’hypothalamus, a été mise en évidence par des examens d’imagerie. Cet organe joue un rôle majeur dans la régulation de diverses fonctions du corps : il intervient dans le sommeil, la faim, les rythmes circadiens, la température du corps, les hormones, la gestion des émotions, le traitement des perceptions sensorielles ou encore sur la douleur. Lorsqu’il dysfonctionne, il s’active de façon anormale, bien avant la phase de la céphalée. Des facteurs internes ou externes viennent le stimuler : ce sont les déclencheurs. Ils varient d’une personne à l’autre.

Rédigé par Sabine DEBREMAEKER, avec l’aimable relecture du Dr Cédric Gollion.
Mise à jour mars 2025.
*Lexique
Aphasie : incapacité de parler.
Aura : trouble neurologique transitoire entièrement réversible.
Céphalée : mal de tête.
Déclencheur : stimulus interne ou externe qui active les mécanismes de la migraine.
Dépression corticale envahissante : baisse transitoire de l’activité des neurones et légère diminution du débit sanguin cérébral.
Hyperexcitabilité neuronale : réponse anormale, exagérée, des neurones à une stimulation isolée donnée. Cette hyperexcitabilité est secondaire à un déséquilibre entre les mécanismes excitateurs et inhibiteurs du système nerveux.
Hypersensibilité sensorielle : sensibilité excessive à tous les stimuli sensoriels (bruit, odeur, luminosité, etc.).
PACAP : pituitary adenylate cyclase–activating polypeptide. En français : polypeptide activateur de l’adénylate cyclase hypophysaire.
Postdrome : phase de récupération post-céphalée.
Prévalence : nombre de cas (nouveaux et anciens) d’une maladie, dans une population, à un moment donné.
Prodrome : phase annonciatrice de la céphalée migraineuse.
Neuropeptide : peptide sécrété par les neurones.
Neurotransmetteur : médiateur chimique synthétisé et libéré par un neurone, permettant à celui-ci de transmettre des messages en se fixant sur d’autres cellules.
Méta analyse : analyse statistique combinant les résultats de plusieurs études indépendantes sur une même problématique.
Mutation monogénique : maladie qui résulte de la mutation d’un seul gène.
Sources
Migraine, une maladie de mieux en mieux connue Inserm – 2020
Méta-analyse (définition) La Langue Française – 2024
Cortical excitability in migraine: Contributions of magnetic resonance imaging Science Direct – 2021
Increased presynaptic excitability in a migraine with aura mutation PubMed – 2023
Migraine Pathophysiology Revisited MDPI – 2022
Hyperexcitabilité neuronale Collège des Enseignants de Neurologie
Migraine: An Underestimated Neurological Condition Affecting Billions PubMed – 2022
Migraine is the most disabling neurological disease among children and adolescents, and second after stroke among adults: A call to action Cephalalgia – 2024
The Worldwide Burden of Migraine Remains High Migraine Science Collaborative – 2024
Historical context of migraine stigma Brain Journal Oxford Academic – 2024
Unravelling Migraine Stigma: A Comprehensive Review of Its Impact and Strategies for Change PubMed – 2024
Migraine with typical aura, ICHD-3 IHS
The prodrome of migraine: mechanistic insights and emerging therapeutic strategies PubMed – 2024
Insights from triggers and prodromal symptoms on how migraine attacks start: The threshold hypothesis Cephalalgia – 2024
Pre- and post-headache phases of migraine: multi-country results from the CaMEO – International Study – PubMed – 2023
Premonitory symptoms in migraine: A REFORM Study Cephalalgia – 2024
Postdromal symptoms in migraine: a REFORM study PubMed – 2024
Genetics of migraine: where are we now? The Journal of Headache and Pain – 2023
Imagerie de la migraine Edimark.fr – 2022
Migraine et hypothalamus ScienceDirect – 2013
Animations de La Voix des Migraineux




