Les traitements de fond
Le cerveau du migraineux est hyperexcitable et hypersensible (voir Une maladie neurologique). Selon les personnes, mais aussi les moments de la vie ou l’évolution de la maladie, il peut être plus ou moins hyperexcitable. Cela veut dire que le niveau auquel une crise se déclenche est plus ou moins élevé. Cela s’appelle le seuil de déclenchement.
Le but du traitement de fond est d’augmenter le seuil de déclenchement afin que les crises se déclenchent moins facilement. L’objectif premier est donc la diminution du nombre de jours de crise par mois. Il agit aussi sur la durée et l’intensité des crises.
⚠ Les informations fournies sur ce site ne remplacent en aucun cas celles des neurologues spécialisés. Elles sont destinées à améliorer et non à remplacer la relation directe entre le patient et le professionnel de santé.
Quand un traitement de fond devient-il nécessaire ?
Le neurologue prend en compte différents paramètres :
- le nombre de jours de crise par mois
- la durée en heure des crises
- l’efficacité en moins de deux heures du traitement de crise
- l’intensité de la crise en termes de douleurs mais aussi d’impact sur les activités quotidiennes
Pour cela, l’outil indispensable est le calendrier des migraines. Plus de détails dans l’onglet Calendrier.
Vous êtes partenaire de la mise en place du traitement. Sans de bonnes informations, le neurologue ne peut pas vous prescrire le bon traitement. Voir l’onglet Préparer sa consultation.
Il n’y a pas de règles précises, tant les cas sont différents d’une personne à l’autre. Le neurologue peut envisager un traitement de fond à partir de 3 jours de crises par mois. Les enfants peuvent bénéficier aussi d’un traitement de fond quand la migraine impacte trop leur quotidien.
Que peut-on attendre d’un traitement de fond ?
Un traitement de fond est dit efficace quand il diminue de moitié au moins la fréquence des crises et que les effets secondaires sont nuls ou très discrets.
À l’heure actuelle, on ne guérit pas de la migraine et aucun traitement n’est miraculeux.
Comme plus de 180 gènes différents identifiés à ce jour sont impliqués dans la migraine, il n’existe pas de traitement qui fonctionne pour tous. Certains malades atteints de migraine ont 2 ou 3 gènes de susceptibilité sur 180. D’autres plus. En réalité, il y a autant de migraines que de migraineux.
Les résultats des essais cliniques ne sont que des statistiques. Même s’il n’y a que 10 % de réussite, vous pourriez être parmi les chanceux pour lesquels le traitement est efficace.
Nos conseils sur la prise de votre traitement de fond
Il faut environ 3 mois pour juger de l’efficacité d’un traitement. Souvent découragé, on arrête avant et on peut rater une chance d’aller mieux.
💊 Quelques conseils dans l’observance du traitement de fond en comprimés.
1️⃣ Choisissez des horaires fixes de prise, mettez une alarme si besoin.
2️⃣ Utilisez un pilulier hebdomadaire, cela permet de ne pas se tromper dans les dosages.
3️⃣ Pour certains traitements tels que les antidépresseurs ou les antiépileptiques, augmentez très progressivement la dose (sur plusieurs semaines) pour limiter le risque d’effets secondaires.
4️⃣ Ne prenez pas une double dose en cas d’oubli.
5️⃣ Certains légers effets secondaires disparaissent après quelques jours : somnolence, troubles digestifs. Soyez patients. Contactez votre médecin avant de modifier les doses ou si vous souhaitez arrêter. Il y a des précautions à prendre.
💉 Quelques conseils pour les traitements par injection.
1️⃣ Conservez impérativement l’injection au réfrigérateur.
2️⃣ Respectez l’intervalle indiqué entre deux injections (1 mois par exemple).
3️⃣ Les premières fois, choisissez un jour sans obligations car une somnolence est possible.
4️⃣ Désinfectez l’emplacement avec une compresse et de l’alcool avant d’injecter le produit.
5️⃣ Il peut y avoir une petite douleur, c’est tout à fait normal. Si une grosse rougeur avec démangeaison apparaît, parlez-en à votre pharmacien et/ou votre médecin.
💡 Retrouvez notre article Pourquoi est-ce si difficile de trouver le bon traitement ? rédigé par Sabine Debremaeker.
Faut-il avoir peur des effets secondaires ?
La plupart des effets secondaires s’estompent en quelques semaines : fatigue, somnolence, troubles digestifs, fourmillements… Ils ne sont pas les mêmes pour tout le monde. Pour certains, il y a une prise de poids mais tout le monde n’est pas concerné. Cette prise de poids doit être limitée à quelques kilos sous peine d’entraîner des problèmes de santé liés au surpoids. Il vous appartient d’aborder ces questions avec le neurologue et de le contacter en cas de symptômes qui vous inquiètent. Il pourra vous rassurer.
Néanmoins, des idées suicidaires, une déprime intense inexpliquée, des éruptions cutanées nécessitent de contacter rapidement un médecin, et le plus souvent, d’arrêter le traitement.
À retenir : les notices sont utiles pour vérifier éventuellement si un symptôme peut être lié à la prise du médicament. Le plus souvent, il a des listes d’effets indésirables interminables pour que le laboratoire puisse couvrir toutes les éventualités. S’il y a une précaution d’emploi importante, le neurologue vous préviendra. Pour le reste, il faut essayer. Il y a des médicaments qu’on prend pour le rhume qui sont dangereux. Ce serait dommage de se priver d’une chance d’aller mieux.
Il vaut mieux les lire après quelques semaines d’utilisation pour vérifier si un symptôme peut être lié et en parler à votre médecin si cela vous inquiète.
Que faire en cas d’effets secondaires gênants voire graves ?
Les traitements récents subissent des contrôles beaucoup plus rigoureux et exigeants qu’auparavant. Néanmoins, on ne peut pas éviter les effets secondaires. On peut en avoir rien qu’avec des aliments. Les scientifiques et les autorités évaluent le bénéfice-risque. C’est à dire le gain de soulagement et chance de guérison que peut apporter un produit par rapport aux effets indésirables. Si la balance va dans le sens du gain, l’autorisation de mise sur le marché peut être donnée. Certaines restrictions peuvent être imposées en fonction d’autres pathologies par exemple, en cas de grossesse etc…
- Nous sommes tous différents avec un fonctionnement biologique différent : d’autres maladies, un ADN différent, un environnement différent, d’autres traitements, une alimentation différente. Demander des avis sur Internet avant de prendre un traitement ne sert à rien, à part vous dissuader de prendre un traitement qui pourrait vous aider.
- À l’exception de réactions qui ressemblent à une allergie, donnez vous un temps d’observation pour vérifier si ce n’est pas un hasard, s’il n’y a pas une autre explication.
- Le pharmacien est le professionnel de référence en cas d’effets secondaires ou même de simple question. N’hésitez pas à lui en parler. Si vous êtes inquiets vous pouvez aussi contacter votre médecin traitant ou votre neurologue.
- Les réactions allergiques sont extrêmement rares mais nécessitent souvent au minimum une consultation médicale et parfois une intervention rapide : rougeur avec démangeaisons intenses et ou sensations de brûlures. Le médecin peut suffire.
- En cas de gonflement du visage et de la gorge, difficultés à respirer, à parler… appelez rapidement le 15. Une personne proche peut le faire.
- Signalez systématiquement les effets secondaires à votre médecin et votre pharmacien.
- Si ce sont de nouveaux traitements, il faut également les signaler auprès de l’Ansm et du laboratoire. Une enquête sera réalisée pour vérifier si cela vient du traitement. Si c’est prouvé, cela peut conduire à modifier la notice et les conditions de prescription. C’est un acte civique.
Risques pendant la grossesse : le cas du topiramate / Épitomax.
La prise de certains médicaments peut entraîner des risques pour le développement in utero des bébés durant la grossesse :
- des risques de malformations (risques dits tératogènes),
- des risques de développer des troubles du spectre autistique,
- des risques de développer des troubles neurodéveloppementaux, par exemple, une déficience intellectuelle,
- des risques de développer des troubles psychiatriques.
Un pictogramme présent sur les boîtes de médicaments alerte sur ces risques :
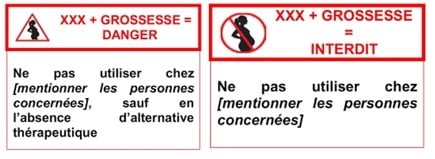
🔎 LE CAS DU TOPIRAMATE / ÉPITOMAX, l’un des traitements indiqués pour la migraine.
Seul le neurologue peut le prescrire. Il doit vous expliquer clairement les risques afin que vous puissiez décider ou non de le prendre. Il doit obligatoirement vous faire signer un formulaire d’accord de soins. Celui-ci sera à présenter à la pharmacie à chaque renouvellement du traitement.
Vous devez voir le neurologue une fois par an. Entre deux consultations, le généraliste peut renouveler l’ordonnance uniquement sur présentation du formulaire d’accord de soins. Vous le trouverez en bas de la page, ainsi que les sources de ces informations.
Les traitements de fond les plus utilisés en France en 2024.
Ce sont des traitements dont on a découvert, par hasard, l’effet sur les migraines. Ils aident néanmoins de nombreux patients. Ils agissent principalement en diminuant l’hyperexcitabilité du cerveau. Le mécanisme exact en est mal connu.
Les neurologues disposent de recommandations les concernant dans le traitement de la migraine.
Voici, dans l’ordre, les traitements recommandés :
- Les bêtabloquants.
- L’oxétorone (Nocertone®).
- Les antidépresseurs : utilisés à plus faible dose que pour la dépression. Le terme exact est plutôt neuromodulateurs.
- Les antiépileptiques : utilisés à plus faible dose que pour l’épilepsie. Ils agissent contre le glutamate dont le niveau est souvent déséquilibré chez les migraineux.
Ces traitements se présentent sous forme de comprimés ou de gélules. On les prend tous les jours sans exception.
💉 Les nouveaux traitements : la toxine botulique ou botox.
La toxine botulique est utilisée partout dans le monde et en France pour le traitement de nombreuses pathologies telles que :
- blépharospasmes,
- spasmes hémifaciaux,
- hyperhidroses axillaires,
- instabilités vésicales
- spasticités des membres,
- torticolis,
- troubles de l’oculomotricité.
On a donc beaucoup de recul.
Selon les experts, le Botox permettrait de bloquer certains signaux envoyés par les neurotransmetteurs aux muscles, notamment la douleur.
L’AMM (Autorisation de Mise sur le Marché) ne concerne que les migraineux souffrant de plus de 15 jours de migraine par mois.
Le protocole d’injection adopté par la plupart des neurologues est de 155-195 unités de toxine botulique, divisée en 31-39 doses (injections) en 7 zones critiques autour de la tête, toutes les 12 semaines. Les injections sont réalisées uniquement à l’hôpital par des professionnels formés. Les chirurgiens esthétiques n’ont pas la formation et le Botox utilisé en chirurgie esthétique est différent.
Plus d’informations médicales sur le site du Vidal.
Vous pouvez également lire notre entretien avec le Dr Lucas sur Le Botox pour traiter les migraines.
💉💊 Les nouveaux traitements : les anti-CGRP et les gépants.
💡 Ce que nous appelons couramment les anti-CGRP sont des anticorps monoclonaux.
Ils sont basés sur le principe des anticorps présents naturellement dans le corps dont l’action est dirigée vers une cellule spécifique (c’est un peptide relié au gène calcitonine). Ils font partie de la classe des biothérapies. Ce principe est utilisé pour traiter d’autres pathologies, notamment certains cancers. Leur action longue durée en fait une piste de traitement préventif très intéressante.
Le système trigéminovasculaire, composé des nerfs trijumeaux et des vaisseaux sanguins qui tapissent le cerveau, est impliqué dans la migraine. Les chercheurs ont découvert que lors des crises de migraines, les nerfs et les vaisseaux du cerveau libèrent des quantités anormales de CGRP. Le niveau s’abaisse et revient à la normale après une crise de migraine. Une fois libéré, le CGRP vient se fixer sur ces récepteurs spécifiques à la surface des neurones. S’ensuit la cascade d’événements qui conduit à la crise.
Pour les chercheurs, l’enjeu était d’empêcher le CGRP de se fixer au récepteur. Une autre difficulté résidait dans le fait que le cerveau est protégé par la barrière encéphalique, une enveloppe qui protège le cerveau. Très peu de substances peuvent la pénétrer. Il fallait donc pouvoir intervenir en dehors du cerveau. Or, le système trigéminovasculaire et la dure-mère sont en dehors du cerveau. C’est là que les anti-CGRP interviennent.
Ces traitements sont les premiers à agir spécifiquement sur le système trigéminovasculaire lié à la douleur de la migraine. Ce sont les premiers « vrais » traitements de la migraine. Vous pouvez lire notre article La longue histoire des anti-CGRP et notre traduction Gépants et Ditans pour en savoir plus.
💡 Les gépants sont des molécules qui agissent contre le CGRP.
Ils ont une action chimique. Leur développement a été abandonné pendant un temps car il y avait un risque pour le foie. Des recherches récentes ont permis de développer des molécules bien tolérées. Certains sont des traitements de crises, d’autres sont préventifs, et d’autres encore peuvent remplir les 2 fonctions.
🔎 Les produits disponibles sur le marché actuellement ont chacun des modes d’action différents. Cela offre 4 chances d’être soulagé. Mais là encore, cela ne fonctionne pas pour tout le monde. Ces traitements sont exclusivement réservés aux patients présentant plus de 8 jours de migraine par mois, en échec d’au moins 2 traitements préventifs et sans antécédents cardiovasculaires. Il existe schématiquement 2 modes d’action des anti-CGRP.
👉🏽 En bloquant le récepteur du CGRP, le récepteur n’accepte plus le CGRP.
AIMOVIG
érénumab
Auto-injection transcutanée, une fois par mois.
Commercialisée en pharmacie, sur prescription d’un neurologue.
Non remboursée.
👉🏽 En se fixant sur le CGRP pour l’empêcher de se lier au récepteur.
EMGALITY
galcanézumab
Auto-injection transcutanée, une fois par mois.
Commercialisée en pharmacie, sur prescription d’un neurologue.
Non remboursée.
AJOVY
frémanezumab
Auto-injection transcutanée, une fois par mois.
Commercialisée en pharmacie, sur prescription d’un neurologue.
Non remboursée.
VYEPTI
eptinezumab
Injection en intraveineuse, tous les trois mois, réalisée à l’hôpital.
Les hôpitaux le déploient en France depuis janvier 2023.
Pris en charge sur le budget de l’hôpital de jour.
AQUIPTA
QULIPTA
atogépant
Comprimé à prendre par voie orale, une fois par jour.
Il ne peut être obtenu que sur ordonnance.
Il a obtenu l’autorisation de mise sur le marché européen le 25/08/2023.
Commercialisé depuis juin 2024 en France comme traitement de fond, il n’est toujours pas remboursé.
Le laboratoire a fait une demande d’évaluation en vue de remboursement auprès de la Commission de la transparence de la Haute Autorité de Santé. Retrouvez les documents officiels à ce sujet sur le site de la HAS : ici.
VYDURA
rimegépant
Comprimé à prendre par voie orale.
Existe en traitement de crise comme en traitement de fond, mais actuellement, le laboratoire français a décidé de le commercialiser en version traitement de crise.
Il est disponible en pharmacie, sur prescription d’un neurologue ou d’un généraliste.
Il a obtenu une AMM européenne le 11/05/2022.
Des recherches sont en cours dans quelques hôpitaux de France. Son avantage est de ne pas avoir de contre-indications en cas de risques cardiovasculaires. Il peut donc être prescrit à ces patients spécifiques.
Situation en France en décembre 2024.
Les anti-CGRP AJOVY et EMGALITY ne sont toujours pas remboursés, en dépit d’une seconde demande d’évaluation en vue de remboursement pour le produit AJOVY. Ils sont commercialisés en pharmacie. Seuls les neurologues peuvent les prescrire. Les pharmaciens doivent les commander directement au laboratoire concerné.
Depuis mi-2023, l’anti-CGRP VYEPTI administré en intraveineuse commence progressivement à être proposé aux patients les plus atteints, mais uniquement à l’hôpital. Pour l’instant, l’APHP n’a pas encore donné son accord budgétaire et aucun hôpital public de Paris ne peut le proposer.
Le BOTOX, administré en milieu hospitalier sous forme d’une trentaine d’injections dans le crâne, est disponible depuis 2022. On retrouve une très grande disparité d’un hôpital à l’autre dans la disponibilité. Les professionnels ont dû se former progressivement à la technique. Là aussi, les choix budgétaires des hôpitaux pèsent.
► Notre propos n’est pas de critiquer ces choix budgétaires. Nous sommes conscients de la crise traversée par les hôpitaux en France.
Cependant, cette situation crée une grande inégalité des chances pour les patients, pour des raisons financières dans le cas des produits disponibles en pharmacie, et pour des raisons logistiques dans le cas de l’accès à l’hôpital.
L’association se mobilise pour faire bouger les lignes car cette situation est inacceptable pour les patients migraineux.
Plus d’informations sur les démarches de La Voix des Migraineux pour le remboursement des anti-CGRP, nos contributions auprès de la Haute Autorité de Santé, ainsi que les étapes pour le remboursement d’un médicament : C’EST ICI !
La Voix des Migraineux œuvre à obtenir le remboursement de ces traitements.
D’autres traitements arrivent, gardons espoir.

Rédigé par Sabine DEBREMAEKER
Mise à jour décembre 2024.
Sources :
Pharmacomedical.org – Anti-migraineux les points essentiels, 2022
EUREKA SANTÉ – Comment soulager la migraine ?
SFEMC – Comment traiter la migraine ? 2017
Revised French guidelines for the diagnosis and management of migraine in adults and children, The Journal of Headache and Pain, 2021
CGRP as the target of new migraine therapies — successful translation from bench to clinic, Nature Reviews Neurology, 2018
Migraine : quelle place pour les traitements biologiques, Revue Médicale Suisse, 2019
Calcitonin Gene-Related Peptide (CGRP) monoclonal antibodies, The migraine trust, 2014
EMA
HAS
Journal Officiel
Sources au sujet du topiramate / Épitomax :
Topiramate et risques chez les enfants exposés pendant la grossesse : modification des conditions de prescription et de délivrance aux femmes concernées, Ansm, 2022
Autisme : un risque plus important chez les enfants dont le père a été traité par valproate avant la conception, APESAC, 2023
Santé : les pères traités à la Dépakine pourraient aussi engendrer des troubles sur les fœtus, APESAC, 2023
Sodium valproate (Epilim) use in people who can father children: important new safety information, MEDSAFE, 2023
🖨 Télécharger les formulaires
Formulaire annuel d’accord de soins (pdf) – Epitomax® et ses génériques – Ansm, 2022
Formulaire de dispensation (pdf) – Epitomax et ses génériques – ameli.fr, 2022
